Recebeu uma negativa do plano de saúde para colocação de DIU ou realização de reprodução assistida? Então, o conceito de planejamento familiar pode ajudá-la a entender se essa decisão foi válida – e o que pode ser feito se o plano lhe negou um procedimento obrigatório.
“O planejamento familiar consiste em um conjunto de ações que auxiliam homens e mulheres que pretendem ter ou não filhos. Esse é um direito assegurado pela Constituição Federal e pela Lei n° 9.263/96”, afirma Claudia Nakano, advogada da Nakano Advogados Associados. A especialista em Saúde explica também que, a partir da Lei n° 9.656/98, os planos de saúde ficaram obrigados a oferecer procedimentos de planejamento familiar aos beneficiários do sistema.
À Agência Nacional de Saúde Suplementar (ANS), por sua vez, cabe elaborar o Rol de Procedimentos e Eventos em Saúde, que descreve todas as coberturas mínimas asseguradas. As regras mais recentes estão na Resolução Normativa nº 387, que entrou em vigor em 2016.
Entre os procedimentos obrigatórios estão:
– cirurgia de esterilização masculina (vasectomia);
– cirurgia de esterilização feminina (laqueadura);
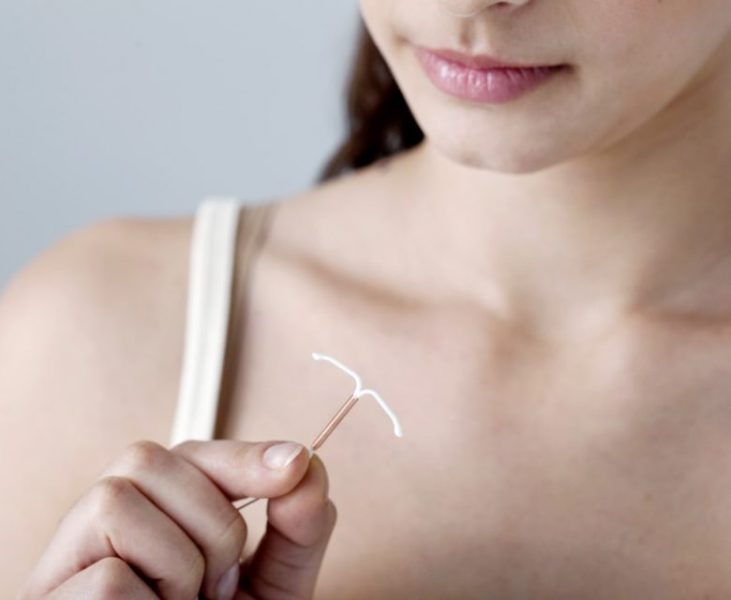
– implante de dispositivo intra-uterino (DIU) hormonal para contracepção, incluindo o dispositivo;
– implante de dispositivo intra-uterino (DIU) não hormonal, incluindo o dispositivo.
Os convênios também ficam obrigados a oferecer, por exemplo, consultas de aconselhamento e atividades educacionais para planejamento familiar – confira aqui a lista com todos os procedimentos obrigatórios.
Essas coberturas são válidas para todos os planos, desde que respeitados os prazos de carência. Portanto, se o seu convênio médico lhe negar qualquer um desses procedimentos, estará indo contra a legislação e as normas explícitas da ANS – e a decisão pode ser contestada.

Reprodução assistida
Já a reprodução assistida (fertilização in vitro e inseminação artificial), apesar de fazer parte do planejamento familiar, ficou de fora da lista de cobertura obrigatória da ANS. Em nota, a agência explica que as operadoras de planos de saúde podem oferecer cobertura maior do que a garantida, seja por iniciativa própria ou expressa previsão contratual.
A advogada coloca, entretanto, que os planos são obrigados a custear esses tratamentos por força da legislação, mesmo que estejam fora do rol de coberturas mínimas. Por isso, as beneficiárias devem procurar os seus direitos. “Na prática, os planos de saúde negam o procedimento e a paciente tem que entrar com uma ação judicial com pedido de liminar para garantir seu tratamento. As ações têm sido rápidas com decisões favoráveis ao tratamento indicado pelo médico”, explica a especialista.
Fotos: Shutterstock
Fonte: Finanças Femininas